Multitudinea de particularități anatomo-funcționale existente la copii realizează delimitarea patologiei digestive de situațiile fiziologice conform vârstei. De aceea este important să știm care sunt dereglările tranzitului intestinal la copii, măsurile de prevenire și tratament în condiții de domiciliu.
Diareea acută – emitere prea frecventă (de 3 ori şi mai mult în 24 ore) de mase fecale prea lichide → pierdere spontană de apă şi electroliţi.
Boala diareică acută durează de la câteva zile pînă la 2 săptămâni.
Boală diareică persistentă durează >14 zile.
Conform Organizației Mondiale a Sănătății problema morbidității prin boli diareice acute a copiilor este încă actuală în primul an de viață pentru țările în curs de dezvoltare. Primordial în etiologia bolilor diareice acute o au infecțiile digestive rotavirale și escherișiozele, acestea au un loc esențial în patologia sugarului și a copilului de vârstă fragedă.
Sursa de infecţie – omul bolnav, purtătorii de germeni, sănătoşi sau convalescenţi și în unele cazuri animalele și păsările.
Calea de transmitere – alimentară, habituală, hidrică.
Mecanism de transmitere – fecalo-oral, aerogen ( mai rar)
Receptivitate – mai susceptibili sunt copiii de vîrstă fragedă.
Contagiozitate – diferit, în funcție de tipul agentului patogen declanșator, de la cîteva zile înainte de prezența simptomelor până la câteva săptămâni sau chiar până la o lună de la dispariția diareii.
Sezonalitate – vara, toamna ( de obicei diaree de origine bacteriană), iarna ( de obicei diaree de origine virală).
Imunitate – specifică de tip, de scurtă durată.
CAUZE:
I.INFECȚIOASE
►digestive:
• virale (ex.rotavirus, norovirus, adenovirus – cel mai frecvent întâlnit până la vârsta de 5 ani)
• bacteriene (ex.samonella, Clostridium difficile – toxinele A și B, Staphylococcus aureus )
•parazitare (ex.giardia, care este rezistentă la clor → se poate răspândi în parcuri acvatice)
•micotice (candida albicans, candida krusei)
►extradigestive:
•infecții ale căilor respiratorii superioare
•otite
•infecții urinare
• COVID – 19
II.NEINFECȚIOASE:
• intolerante și/sau alergii alimentare (ex.intoleranța la lactoză, fructoză, galactoză, gliadină, alergia la proteina laptelui de vacă)
• toxiinfecții alimentare
•boli inflamatorii intestinale ( Colita ulceroasă, Boala Crohn)
• sindromul intestinului iritabil
• boala celiacă
•boli genetice (deficit de 21-hidroxilază)
• deficit imun (deficit de imunoglobulina A)
•erori în regimul alimentar, intoxicații alimentare (regim alimentar cu exces de grăsimi, carbohidrați,)
• medicamente/suplimente (antibiotice, laxative, citostatice)
• reacții adverse medicamentoase (antiacide)
• erori în procesul de pregătire a laptelui praf
• anxietatea
Perioada de incubație – 1-7 zile (mai frecvent 2-3 zile).
Diagnosticul precoce a bolilor diareice acute permit prevenirea răspândirii infecției și inițierea terapiei de rehidratare corectă și precoce, rezultând cu o diminuare considerabilă a complicațiilor (deshidratarea și denutriția).
DIAGNOSTICUL:
• Anamneza clinico-epidemiologică → diagnostic preliminar.
• Obiectiv: conform localizării durerii la palparea abdomenului → diagnostic sindromal:
►gastro-enterită
►enterită
►entero-colită
►gastro-entero-colită
►colită.
Investigații de laborator:
1.Analiza generală a sângelui (leucocitoză,neutrofilie, VSH accelerat )
2.Analiza generală a urinii (leucociturie, microhematurie în formele severe)
3.Analiza urinii după Neciporenco (leucociturie, hematurie)
4.Examenul coprocitologic (leucocite, eritrocite,fibre musculare,acizi grași,mucus, amidon)
5.Coprocultura, urocultura, cultura laptelui matern (depistarea agentului cauzal)
6.Antibiograma, antifungiograma.
7.Confirmare de laborator ( izolarea agentului cauzal și decelarea anticorpilor specifici)
8. Alte investigații de laborator raportate la cazul clinic individual (ex. testul genetic la lactoză, Ac anti TTG, Ig A, Ig G, ș.a)
Diagnosticul diferențial:
1.Diareea infecțioasă de cea neinfecțioasă ( debut acut, prezența febrei, crampe abdominale, greață, inapetență, scaunul cu mucus, preponderent consistență apoasă, uneori cu striuri de sânge și/sau alte incluziuni patologice)
2.Diareea în cadrul maladiilor chirurgicale acute (apendicita acută,invaginația intestinală ș.a)
Ce afectiuni poate ascunde diareea ca simptom?
Dacă este prezentă voma și febra, atunci există cazuri rare și severe ( meningita, gliosarcomul cerebral ș.a)
TABLOUL CLINIC:
1.Sindrom toxic (febră, inapetență, greață, vome, astenie, adinamie, cefalee, convulsii, semne meningiene pozitive)
2.Sindrom intestinal (dureri abdominale, crampe abdominale, balonare, diaree, deshidratare, rectoragii)
3.Alte simptome (erupții cutanate)
Caracterul scaunului: apos, urât mirositor.
Durata diareii de origine virală, poate fi de la 3-5 zile până la 14 zile.
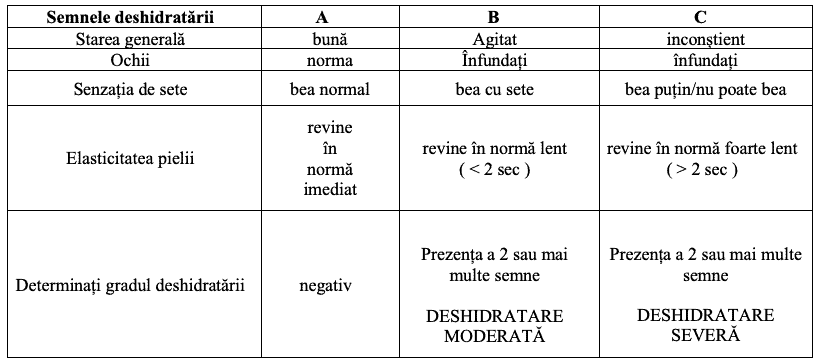
Deshidratarea este una dintre cele mai îngrijorătoare complicații ale diareei la copii!!!
Complicațiile deshidratării: convulsii, leziuni ale creierului, deces. De aceea este OBLIGATOR să cunoașteți semnele deshidratării:
Semnele deshidratării și aprecierea gradului deshidratării care pot surveni în cazul diareii la copii
TRATAMENT LA DOMICILIU
Obiectivul principal – rehidratarea orală adecvată cu soluție de rehidratare orală (SRO), poate fi un tratament rapid al diareei la copil în primele 6 h de la debutul bolii.
Plan A – izolare și tratament la domiciliu:
Există 3 reguli de tratament la domiciliu:
1.Oferiţi lichide suplimentare:
• Alăptare la sân mai frecvent şi mai îndelungat ca de obicei – pentru sugarii alimentați natural. Se permite administrarea SRO sau apă curată ca adaos la laptele matern.
• SRO, lichide ce au la bază produse alimentare ( supa, fietura de orez, amestecurile acidolactice) sau apă plată – pentru sugarii care nu sunt alimentati exclusive la sân.
• Lapte praf cu activitatea lactozei diminuată – pentru sugarii alimentati artificial sau mixt.
• Alimentație calorică, care nu fermentează – pentru copii > 6 luni: bulion din legume și carne fiartă tocată, pireuri din legume cu adaos de ulei vegetal, terciuri, peşte fiert/copt, fiertură de orez, mere coapte.
• Nu forțați copiii să mănânce!
• Oferiți comfortul termic și odihnă copilului.
Cantitatea necesară de SRO

Dacă copilul nu prezintă vomă:
► administrarea SRO este treptată, cu înghițituri mici,frecvente la fiecare 3-5 min, cîte 5-10 ml cu cana, lingurița sau seringa, valabil pentru sugari și copiii mici, pentru copiii mai mari inclusiv apă plată și ceaiuri neândulcite. Sunt contraindicate: băuturile carbogazoase, băuturile dulci și băuturile energizante, conțin electroliți, DAR conținutul ↑ de zahăr (sucroză, glucoză,sucraloză,maltodextrină, inositol) pot agrava boala.
Dacă copilul prezintă vomă:
►se aşteaptă 10 minute, apoi se continua rehidratarea, dar mai lent.
2. Continuaţi alimentarea
3. Să ştiţi când să reveniţi cu copilul la consultația medicului
►vizita repetată după 2 zile
Majoritaea copiilor cu diaree au simptome ușoare care se ameliorează în câteva zile fără tratament, valabil pentru diareea de origine virală. Important este să vă asigurați că oferiți lichide suficiente pentru o stare de hidratare și dietă corespunzătoare. Există însă situații în care ar trebui să solicitați asistență medicală de urgență:
1.vârsta copilului < 3 luni
2.vârsta copilului > 3 luni: diaree, inclusiv:
• și/sau vomă
• și/sau existența semnelor de deshidratare gravă
• și/sau prezența sângelui, puroiului în scaun
• și/sau febră 38,3 (< 6 luni) și 39,4 ( > 6 luni)
• și /sau inapetență
• și /sau dificultate de respirație
•și/sau dureri abdominale severe
• și/sau somnolență, confuzie, activitate mult mai mică decât în mod normal.
3. episoadele de diaree persistă >24 h
4.copilul are maladii cronice (diabet zaharat, boli cardiace ș.a)
5.rehidratarea este dificilă.
6.starea se agravează
7.copilul bea puțin
8.copilul nu poate bea sau suge piept;
9.absența micțiunilor urinare > 6h.
Plan B – izolare și tratament la domiciliu, cu supraveghere medicală activă, la fiecare 48-72 h, timp de 5-7 zile, de la debutul bolii.
Cantitatea de SRO care trebuie administrate în primele 4 h:

• Dacă copilul doreşte să bea mai multă SRO decât este arătat în tabel, atunci daţi-i mai mult SRO.
• Copiilor > 6 luni, care nu se află la alimentaţie naturală, oferiți 100-200 ml de apă curată pentru aceeaşi perioadă de timp (4 h).
Rehidratarea orală este ineficientă în următoarele cazuri:
► scaune frecvente şi voluminoase (15 ml/kg/h şi mai mult) – copilul nu este în stare să consume o cantitate adecvată de lichide;
► vomă incoiercibilă sau repetată (3 ori /h şi mai frecventă);
► pareză intestinală (ileus paralitic);
► copilul refuză să bea, sau nu poate bea;
► alte probleme severe;
► soluţia este preparată incorect.
Tratament medicamentos ( tipul și doza medicamentului este recomandat de către medic):
- Antipiretice ( febră ≥38 grade C)
- Antimicrobiene (în caz de diaree sanguinolentă)
- Enzime (în absența vomei)
- Suplimente cu Zn
- Enterosorbenți
- Antiflatulente
- Pre- și probiotice (cu conținutul tulpinei Saccharomyces boulardii).
!!! Este contraindicată administrarea medicamentelor antimotilitate la copiii cu dureri abdominale funcționale și diaree.
Persistența diareii > 14 zile cu tratament la domiciliu → spitalizare.
Plan C – stare agravată – semnele de deshidratare progresează (copil letargic, nu poate să bea / bea puţin, ochii înfundaţi, plică cutanată persistă > 2 sec.) → asistență medicală la etapa prespitalicească și rehidratare perfuzională în staționar
Profilaxie:
►Spălarea mâinilor – cea mai simplă și efectivă modalitate de prevenire a infecțiilor diareice ( înainte de mese, după folosirea toaletei, după contactul cu animalele de companie, după suflarea nasului sau strănut, spălarea mîinilor îngrijitorului copilului înainte și după schimbarea scutecelor la sugari, înainte și după preparaea alimentelor, după contactul cu lengeria murdară, înainte și după prepararea alimentelor )
►Spălarea alimentelor și suprafețelor de bucătărie, îndeosebi vesela care a fost în contact cu carnea crudă.
►Sterilizarea biberonului în care se prepară laptele praf și a suzetei.
►Păstrarea produselor alimentare în condiții igienice la temperatura recomandată de către producători și consumarea acestora în cadrul termenului de valabilitate.
►Decongelarea alimentelor în frigider.
►Verificarea apei potabile, să fie o sursă sigură, testată de către autoritățile locale de sănătate.
►Limitarea consumului de sucuri îndulcite.
►Evitarea spălării veselei animalelor de companie în aceeași chiuvetă pe care o folosiți pentru a prepara mâncarea.
►Păstrarea zonelor de hrănire pentru animalele de companie separate de zonele de masă a familiei.
►Limitarea consumului de antibiotice nejustificat.
►Vaccinarea anti-rotavirus conform calendarului de vaccinări din RM.
CONSTIPAȚIA
Constipația – dificultatea sau imposibilitatea de eliminare a maselor fecale < 2 ori/săptămână. Este relativ frecventă la copii, ≈ 30% dintre copii au avut această experiență. Raportul pe sexe este 1:1 pentru copiii < 5 ani, este mai frecventă la fetele > 13 de ani, vârful maxim al incidenței este la momentul formării obiceiului de mers la toaletă și renunțarea la scutec, aproximativ la vârsta de 2-3 ani.
Rata de constipație crește în rândul populației generale, iar problema se poate agrava atunci când un copil începe să asocieze durerea cu mersul la baie.
“Atunci când părinții încearcă să găsească alinare pentru constipația copilului, primul pas ar trebui să fie determinarea cauzei” (dr. Latha Vrittamani, medic pediatru la Stanford Children’s Health din California, USA)
CAUZE:
I. funcționale ( defecație dureroasă sau dificilă de 2 ori/ săptămână, timp de 1 lună, cu lipsa altor dereglări gastrointestinale funcţionale şi organice.)
• erori în alimentație (↓ fibre, exces de mâncare procesată)
• diversificarea / trecerea de la laptele matern la formulă de lapte praf
• aport de lichide insuficiente
• exces de medicamente și/ suplimente (diuretice, suplimente cu fier)
• dereglarea metabolismului fosfo-calcic.
• după suportarea unei perioade febrile
• ignorarea nevoii de a folosi toaleta ( copiii nu sunt pregătiți pentru a folosi olița/toaleta SAU au avut mișcări intestinale dureroase și doresc să le evite SAU nu vor să folosească toaletele publice)
• situații/mediu nou (călătorii, adaptarea la gradiniță sau școală, evenimente stresante,depresii la copiii mai mari)
• dereglări comportamentale (ex. autism)
• fisuri anale
• sindromul de suprapopulare bacteriană (SIBO)
• boli genetice (sindromul Down, sindromul Riley- Day, sindromul Ochoa, atrofia spinală musculară, boala Fabry, sindromul. Ehlers-Danlos tip IV, sindromul Gitelman )
• alte boli:obezitatea, boala celiacă, hipotiroidie, mucoviscidoza, teratom sacral, anomalii a măduvei spinării, depresia.
II.organice:
• megacolonul congenital idiopatic,
• boala Hirschprung
• boala Crohn
• stenoză anală, anomalie de poziție a anusului
• teratom sacral
• anomalii a măduvei spinării
• gastroschizis
Factorii de risc:
• genetici
• comportamentali:
- sugari: diversificarea incorectă, alimentaţia artificială sau mixtă, ablactarea, dermatita de scutec severă, deshidratare, consum insufficient de către mama care alăptează.
- preșcolari: educaţia de utilizare a toaletei, impunerea oliţei, pedepse corporale, certuri atunci când se întâmplă „accidente“ în perioada în care controlul sfincterian nu este pe deplin instalat.
- şcolari: instituţionalizarea; lipsa de intimitate în toaletele publice.
• de mediu: erori în alimentație, sedentarismul, educaţia maternă deficitară, circumstanţele sociale.
DIAGNOSTICUL:
- Anamneza: debutul, regimul alimentar, administrarea unor medicamente și/sau suplimente,condițiile de mediu și ambianța familială.
- Prezența manifestărilor clinice digestive și extradigestive:
• defecație dureroasă și/sau dificilă – 2 ori/săptămînă
• dureri abdominale (33% din cazuri)
• discomfort abdominal înainte de defecare (68% din cazuri)
• incontenența fecală asociată cu constipație (90 % din cazuri)
• balonare frecventă
• inapetență
• la palparea abdomenului: fecaloame
• agitație nejustificată
• infecţii ale tractului urinar (cistită)
• poliurie
• incontenența urinară (9-13% din cazuri) – constipația asimptomatică poate exacerba simptomele urinare la copiii cu enurezis.
• examinarea perineului: infecții, fisuri, fistule sau pete (asociate cu pubertate întârziată) - Investigații de laborator:
• hemoleucograma,
• teste biochimice
• IgE specifice faţă de laptele de vacă, lactalbumina, betalactoglobulina şi cazeina
• analiza generală a urinei
• coprograma
• examenul coproparazitologic
• coprocultura
• elastaza pancreatică în mase fecale
• calprotectina fecală (cantitativ)
• teste imunologice
• testul sudorii - Investigații paraclinice:
• ultrasonografia abdominală
• radiografia abdominală (la necesitate)
• irigografia
• manometria ano-rectală
• rectoromanoscopia sau colonoscopia cu / fără biopsia rectală
• CT/RMN abdominal, coloanei vertebrale
• Echo-EG , EEG - Consultație interdisciplinară:
• medic de familie, pediatru,gastroenterolog, chirurg, proctolog, alergolog, neurolog, genetician, nutrițonist.
Confirmarea diagnosticului de constipație funcțională (conform Criteriilor Roma IV, 2016)
Pentru copiii < 4 ani, trebuie să includă timp de 1 lună minim 2 dintre următoarele criterii:
• ≤2 defecații/săptămână
• istoric de retenție excesivă a scaunului (teamă, reținere, refuz)
• istoric de tranzit dureros sau dificil al intestinului
• istoric de scaune cu diametre mari
• prezența unei mase mari de fecale în rect( fecalom) pentru copiii instruiți la toaletă, pot fi utilizate următoarele criterii suplimentare:
- minim 1 episod / săptămână de incontinență după achiziționarea abilităților de toaletă
- istoric de scaune cu diametru mare care pot bloca toaleta.
Diagnosticul diferențial al constipației funcționale:
A.Constipația organică:
• Boli gastro-intestinale (malformații, boala celiacă, alergia la proteinel laptelui de vacă, mucoviscidoza)
• Anomalii neuro-musculare (distrofii musculare Duchenne, Becker, sindrom Down, boala Von Recklinghausen, paralizii cerebrale)
• Boli endocrino-metabolice (hipotiroidism, hiperparatiroidism, diabet zaharat, hipo-/hipercalcemia)
• Boli tumorale (teratom sacral)
B.Constipația secundară:
• tratamentul cu unele medicamente( suplimente cu fier, vit. D, antidepresive, chimioterapice)
• alergia la proteinele din lapte de vacă, îndeosebi non-IgE mediate, asociată cu dismotilitatea colonului.
• botulismul
Constipația la sugari:
Particularități în funcție de vârstă:
► sugarii alimentați exclusiv la sân:
– mișcările intestinale ≈ 1 dată/zi
– lipsa scaunului de la câteva zile → 7 zile
– dificultate de eliminare a scaunelor (mușchii abdominali imaturi)
– în timpul unui peristaltism: agitație, hiperemia feței, abdomenul contractat, NU semnifică constipație.
► sugarii alimentați artificial, DACĂ are adaos ponderal normal, abdomenul la palpare-moale,indolor, este activ, somnul liniștit, are emisie de gaze intestinale → poate avea lipsa scaunului până la 5 zile.
TABLOUL CLINIC:
– < 3 mișcări intestinale /săptămână
– scaune dure și uscate, formă de bobițe
– scaun greu de eliminat, dureroase
– dureri abdominale în timpul unui peristaltism intestinal (înainte sau în timpul defecației)
– balonare
– prezența striurilor de sânge în scaun sau pe scutec
– scaune voluminoase
– agitație, mișcarea copilului în diferite poziții
– urme de lichid / scaun pe lengerie/scutec → semn indirect de impactare fecală.
!!! Adresare de urgență la medic (prezența unui simptom sau mai multe ):
• absența eliminării meconiului > 48 h
• vârsta sugarului < 1 lună • absența scaunului > 24 h la sugarul < 3 luni • lipsa scaunului timp de 3 zile asociată cu vomă/ iritabilitate la orice vârstă • constipație > 2 săptămâni (la copiii mari) cu tratament ineficient la domiciliu
• prezența striurilor de sânge în scaun, în absența fisurilor anale
• sângerare din rect
• scaun “ în panglică“
• distensie abdominală pronunțată
• durere constantă în abdomen
• lipsa scaunului asociată cu febra
• vome
• retard staturo-ponderal
• refuzul alimentației
• hiporeflexia extremităților inferioare
TRATAMENTUL (cuprinde 4 pași):
Obiectivul principal: normalizarea tranzitului intestinal și cuparea durerii abdominale.
I. Dezimpactarea (golirea) intestinală (dacă copilul nu a avut scaun mai multe zile)
Indicații:
• incontenență fecală asociată constipației
• formatiune de volum semnificativă în timpul palpării abdomenului / tușeului rectal / roentghen.
• istoric de evacuare incompletă
Căi de soluționare: per os, intrarectal, combinat.
!!! Clisterele – în condiții de staționar, pentru o perioadă scurtă la copiii cu constipații severe.
II. Tratament laxativ zilnic prelungit și terapia comportamentală ( pentru realizarea eliminării scaunului în mod regulat și evitarea constipației recurente)
Scopul:obținerea unui scaun moale și calibru normal.
A.Tratamentul laxativ:
► Administrarea laxativului numai la recomandarea medicului!
► Laxative:
- laxative de volum (măresc volumul bolului fecal): Citrucel, Metamucil. Fără reacții secundare.
- laxative emoliente (Docusatul de natriu, ulei mineral). Sunt mai puțin eficiente dacă nu sunt consumate cantități suficiente de lichide zilnic;
- laxativele osmotice: PEG 4000, PEG 3350 (macrogol), Lactitol, Lactuloză, Sorbitol, Hidroxid de magneziu.
- laxativele stimulante: Bisacodil, Senna, Picosulfat de natriu. Numai pentru tratamentul constipațiilor de scurtă durată.
► Esențial este utilizarea unei doze adecvate de laxativ și asigurarea complianței, în funcție de:
• vârstă
• masa corporală
• severitatea constipației
► Doza de laxativ se scade / crește treptat până în momentul când se obține un scaun de consistență normală:
• după 6-8 săptămâni de scaun normal, doza se ↓ treptat – o dată la 2 săptămâni.
• dacă reapare scaunul de consistență mărită – ↑ doza de laxativ treptat și se reîncearcă ↓ dozei după 6-8 săptămâni.
Durata procesului → de la 2-4 săptămâni până la 6 luni.
Precauții:
• Pentru tratamentul de lungă durată se vor administra laxativele care măresc volumul materiilor fecale (ex. Metamucil).
• Este contraindicat întreruperea administrării laxativului brusc.
• Unele tipuri de laxative pot provoca dependența, în cazul administrării pe perioade mai lungi (ex.Bisacodil, Senna)
• Este contraindicat administrarea uleiului mineral, laxativelor stimulante și clisterelor la copii cu vârsta < 1 an.
• Toate tipurile de laxative se vor administra cu cantități mari de apă sau lichide.
• Este contraindicată eliberarea forțată a scaunelor → deshidratare.
• Supozitoriile cu glicerină – ocazional, numai la măsurile non-medicamentoase ȘI/ SAU tratamentul laxativ ineficient. Riscul administrării supozitoriilor cu glicerină neargumentat → iritații anale și împiedicarea funcţionării normale a reflexului de defecaţie).
Paralel cu administrarea laxativelor se impun câteva măsuri generale de modificare a stilului de viață și alimentar:
• consum normal de lichide
• consum normal de fibre, fructe si legume;
• activitate fizică normală – eliminarea sedentarismului la copiii mai mari.
B.Terapia comportamentală ( cea mai eficientă terapie, bazată pe modificarea comportamentului):
► Psihanaliza – depistarea conflictelor inconştiente prin tehnici de joc, desen, discuţii. Durata 6-12 luni, o şedinţă / săptămână cu durata de 45 minute.
► Psihoterapia comportamentală – colaborarea sistematică a psihoterapeutului cu pacientul. Avantajul major – previne recăderile, comparativ cu terapia medicamentoasă. Sunt necesare – 8-10 ședințe , o şedinţă / săptămână cu durata de 45 min– 1h.
► Psihoterapia cognitivă – terapie de psihoeducaţie a pacientului și expunerea progresivă la stimuli care produc teama.
► Psihoterapia familială – analiza realţiilor familiale și armonizarea variantelor de comunicare în familie.
► Tehnici de relaxare – psihosomatică.
- Pentru copiii care nu merg la toaletă → amânarea momentului până la 2 – 4 săptămâni de tratament laxativ eficient, pentru a evita asocierea de către copil a durerilor cu momentul de mers la toaletă.
- Pentru copiii care folosesc toaleta → program regulat, după masă, timp de 5-10 min. 2-3 ori/zi, la aceeași oră, zilnic. Rutina – zilnică, indiferent de vacanță, sărbători sau weekend. Complianța copilului la program să fie cu recompensă nealimentară.
Poziția corectă la baie (valabilă inclusiv și pentru maturi ) – se folosește un scaun sub picioarele copilului, astfel genunchii să fie mai superior de nivelul șoldurilor → ↓ presiunea anală → eliminarea scaunului mai facilă.
III. Alimentația:
► alimentație naturală corespunzătoare vîrstei.
► mese fracţionate în 4-5 prize/zi, în cantităţi mici
► aport normal de fibre(dovleac,prune,pere,piersici,mango,kiwi,conopidă), pentru a menține scaunele moi
• dietă echilibrată (cereale integrale, fructe,legume, ulei de masline)
• nu trebuie forțată
• se evit modificările dietetice în prima fază ( dezimpactarea intestinală), astfel nu este forțat intestinul cu fecalom.
• în constipațiile cronice ușoare / acute → fibre alimentare:
vârsta copilului + 5 – 10 g/zi
►aport scăzut de făinoase, dulciuri, lactate și fructe care fermentează.
►aport normal de lichide ( primordial înainte de mese), 900 -1900 ml/zi, fără lapte, îndeosebi la administrarea suplimentelor cu fibre.
►eliminarea consumului proteinelor laptelui de vacă și urmelor acestora – minim 2 săptămâni (indicat copiilor cu răspuns negativ la toate măsurile enumerate mai sus, îndeosebi copiii cu atopie) → dacă constipația se ameliorează substanțial se continuă regimul alimentar cu excluderea tuturor proteinelor laptelui de vacă, conform recomandărilor medicului.
IV. Reducerea treptată și eliminarea laxativului în funcție de cum este tolerat:
• atunci când copilul are scaun regulat și consistență normală, uneori poate dura 6 luni
• unii copii necesită tratament laxativ continuu pentru o durată de timp mai îndelungată
• menținerea terapiei comportamentale și dietetice este foarte importantă, îndeosebi la întreruperea terapiei cu laxative:
- Eșecul tratamentului:
• prezența incontenenței fecale → impactare frecventă
• tratament inadecvat (doza eronată,preparare incorectă, întreruperea prematură a tratamentului laxativ)
• complianță scăzută (nerespectarea programului ) - La copiii care au respectat tratamentul:
• reconsiderarea diagnosticului
• investigații suplimentare (manometrie ano-rectală, irigografie,irigoscopie ș.a)
Tratament adjuvant:
•la copiii cu anamneză de blocaj intestinal, aportul suplimentelor de fibre se recomandă după câteva luni de tratament laxativ SAU în perioada fără administraraea laxativului.
• prebioticele (molecule de fibre din sparanghel, psyllium, ceapă,usturoi, mere, galacto-oligozaharide) și probioticele (tulpini:Lactobacillus reuteri, Bifidobacterium breve M-16V, Bifidobacterium longum BB536, Bifidobacterium lactis BI-04, Bifidobacterium bifidum Bb-02, Lactobacillus casei R0215, Lactobacillus rhamnosus Lr-32.).
• suplimentele alimentare pe bază de plante și derivați (ex.Fraxinus excelsior, extract de papaya ) nu trebuie să înlocuiască un regim alimentar echilibrat și un mod de viață sănătos.
• alte medicamente folosite pentru tratamentul constipației – antidepresive, sedative, administrate numai la recomandarea medicului.
RECOMANDĂRI LA DOMICILIU:
• dacă sugarul este alimentat exclusiv la sân (revizuirea alimentației mamei, masajul abdomenului în sensul acelor de ceasornic, exerciții tip “pedalare pe bicicletă”)
• dacă sugarul este alimentat artificial sau mixt, oferă-i apă plată (vârsta < 6 luni) și sucuri naturale cu conținut de sorbitol ex. mere,pere,prune, începeți de la 30ml și creșteți treptat volumul până la 120 ml zilnic, în funcție de necesitate (vârsta > 6 luni,) în timpul zilei, între mese SAU schimbarea laptelui praf SAU atenție la momentul preparării laptelui praf, să fie strict preparat conform recomandărilor de pe ambalaj.
• dacă copilul mănâncă solide oferă-i preponderent alimentație cu conținut ↑ de fibre (cereale integrale de ovăz și orz, prune,mere, spanac, dovleac, piersici, caise, pere, cartof dulce, leguminoase) în porții mici și dese, evitați alimentele procesate, brânza, alimentele cu conținut mărit de amidon(orez,cartofi), morcovi fierți, banana, chipsuri,fast-food, hot-dog, carne.
• stopați antrenamentul la toaletă/oliță, reluați după ce se ameliorează constipația.
• schimbarea tiparelor și comportamentului de defecare a copilului ( folosirea toaletei imediat după dejun, valabil copiilor mai mari, pentru formarea unei rutine)
• oferirea unei recompense nealimentare (atunci când folosește baia în mod regulat)
• supraveghere în funcţie de evoluţia maladiei, la gastroenterolog, pediatru şi medicul de familie.
• evitarea sedentarismului la copiii mai mari.
COMPLICAȚII (survin când persistenta constipației > 2 săptămâni):
– fisurile anale
– hemoroizii
– prolaps rectal
– abcese perianale
– impactare fecală (scaun dur și uscat, colonul nu poate mișca masele fecale)
– encoprezis
– hernii abdominale
– “sindromul colonului leneș” (administrarea de laxative în exces, neargumentat) → dezechilibrul balanței electro-litice.
– infecții a tractului reno-urinar repetate (blocarea fluxului de urină prin comprimare de către fecalom SAU mecanism limfogen)
PROFILAXIE:
• măsuri de profilaxie primară nu există
• profilaxia secundară → evitarea factorilor de risc ce pot provoca acutizarea constipației.
PROGNOSTICUL:
Este în funcție de:
• complianța pacientului și familiei la tratamentul nemedicamentos și medicamentos;
• răspunsul la tratamentul etiologic și simptomatic;
• maladiile asociate.
50% din copii cu constipație funcțională se vor recupera și vor avea tranzit intestinal normal
fără laxative după 6 până la 12 luni;
10% vor răspunde la terapia laxativă;
40% va fi totuși simptomatică în ciuda utilizării laxativelor;
50% după 5 ani și 80% după 10 ani dintre copii se recuperează fără laxative;
întârzierea inițierii tratamentului medical cu > 3 luni de la debutul simptomelor corelează cu o
perioadă simptomatică mai lungă.
Medic Pediatru Olesea Jalba-Nalbus




